Osteoporosi
L’osteoporosi è una delle malattie più diffuse su scala mondiale. In Italia interessa oltre 5 milioni di persone ed è la causa principale delle fratture ossee che avvengono dopo i 50 anni.
Il fenomeno è di portata così grave che da circa 10 anni l’OMS (Organizzazione Mondiale della Sanità) la annovera tra i problemi sanitari più urgenti. L’osteoporosi consiste in una rarefazione per decalcificazione del tessuto osseo che perde la sua parte minerale di calcio e diventa meno denso, più poroso e più fragile del normale. Il rischio di fratture vertebrali o di femore può compromettere seriamente la possibilità di muoversi e vivere la vita in modo indipendente.
Purtroppo, ancora oggi l’osteoporosi viene diagnosticata tardivamente, quando le fratture si sono oramai verificate: per questo motivo la FIROMMS è impegnata sui fronti della prevenzione, della diagnosi e della cura.
La vita delle ossa
Il processo che è alla base dell’osteoporosi è la rarefazione per decalcificazione del tessuto osseo, determinato da uno squilibrio nei processi fisiologici che regolano la vita di ogni osso.
Lo sviluppo osseo, infatti, non si ferma con l’adolescenza, ma continua per tutta la vita: le nostra ossa vengono continuamente create e distrutte in piccola parte, rimodellate per adattarsi in ogni momento della nostra vita al peso del nostro corpo e ai suoi movimenti.
Questa continua trasformazione della forma e della consistenza delle ossa è regolata dall’attività di due tipi di cellule presenti nel tessuto osseo, che agiscono in maniera coordinata: gli osteoclasti e gli osteoblasti.
Gli osteoclasti distruggono il tessuto osseo vecchio e fanno posto a quello nuovo, prodotto dagli osteoblasti: quando, però, gli osteoclasti distruggono più tessuto di quanto gli osteoblasti riescono a ricrearne, l’osso perde consistenza, e si sviluppa l’osteoporosi.
Il processo di distruzione e costruzione delle ossa è governato principalmente da due ormoni:
- l’ormone paratiroideo, o paratormone, che favorisce l’azione degli osteoclasti e quindi la demolizione dell’osso vecchio;
- la calcitonina, che inibisce le cellule distruttrici e asseconda l’attività ricostruttiva degli osteoblasti.
Ma molti altri fattori intervengono per regolare la corretta funzione delle cellule osse. Hanno un ruolo importante, inoltre, gli ormoni sessuali (testosterone ed estrogeni) e alcuni nutrienti come il calcio e la vitamina D. Anche il metabolismo delle ossa subisce nel tempo alcuni cambiamenti.
Nella prima fase della vita la produzione di tessuto osseo è molto intensa e porta a raggiungere, tra i 18 e i 25 anni, il cosiddetto picco di massa ossea (valore massimo della densità ossea che si raggiunge in un individuo).
In una seconda fase, della durata di alcuni anni, la massa ossea resta quasi uguale, perché il processo di rimodellamento operato dalle cellule del tessuto osseo rimane costante.
Nella terza fase, intorno ai 30 anni, inizia una lenta e graduale diminuzione della produzione di nuovo osso, e quindi dei valori di massa ossea.
Prevenzione
Corretti stili di vita possono prevenire l’osteoporosi
Per prevenire con efficacia l’osteoporosi bisogna avere ben chiaro un principio molto semplice: le alterazioni delle ossa sono legate prevalentemente all’invecchiamento, ma è fondamentale giocare d’anticipo, investendo nella salute delle ossa fin da giovani.
La prima regola riguarda l’esercizio fisico costante fin dall’infanzia, quando la massa ossea si va costituendo: attività anche semplici come il camminare, salire le scale e fare jogging stimolano l’attività muscolare e il metabolismo del tessuto osseo, portando alla costruzione di una “riserva” di massa ossea che ci darà un buon margine di vantaggio quando l’attività di distruzione del tessuto inizierà ad aumentare.
Non bisogna smettere mai di fare movimento e ginnastica: ciò che conta è che si svolgano con continuità lungo tutta la vita, anche se in modo proporzionale all’età.
Fondamentale è anche imparare ad assumere una postura corretta, che impedisce inutili stress alla nostra struttura portante.

Identico discorso vale per la dieta.
Per crescere e restare integro, lo scheletro deve poter contare sull’apporto di una giusta quantità di calcio, che è il minerale più presente nel nostro organismo ed è ciò che rende le nostre ossa dure: siccome, però, il corpo umano non produce calcio in modo autonomo, bisogna assumerlo con l’alimentazione.
Una dieta ricca di latte e latticini è fondamentale per garantire all’organismo il giusto apporto di calcio: esso è prelevato dal cibo attraverso la digestione, per poi essere immesso nel sangue, dove la sua concentrazione viene tenuta sotto controllo.
Se questa è troppo alta, il calcio in eccesso viene eliminato con le urine o depositato nell’osso; se è troppo bassa (per esempio a causa del cattivo assorbimento intestinale o di un apporto insufficiente) l’organismo lo preleva dalla sua riserva principale: lo scheletro.
Il processo di assorbimento del calcio è regolato dagli ormoni e influenzato dall’alimentazione: l’assunzione eccessiva di fibre vegetali e caffeina, così come il fumo di sigaretta, l’abuso di alcool e il consumo eccessivo di proteine animali e di sodio, sono estremamente nocivi per le cellule ossee.
V itamina D
Fondamentale è anche la vitamina D, di cui l’organismo deve possedere una consistente scorta.
La vitamina D, infatti, ha la funzione di favorire il miglior assorbimento del calcio e del fosforo a livello intestinale, di mantenerne i giusti livelli nel sangue e contribuire a garantire un’adeguata mineralizzazione dello scheletro.
La disponibilità di questa vitamina è determinata dalla esposizione alla luce del sole che, grazie all’azione dei raggi ultravioletti (U.V.), ne stimola la sintesi all’interno della pelle: un’esposizione al sole di 10-15 minuti al giorno, anche solo delle superfici normalmente scoperte (viso, mani, braccia) è sufficiente.
Come alternativa, la vitamina D deve essere necessariamente assunta con gli alimenti o gli integratori dietetici.
Diagnosi
L’esame utilizzato per identificare l’osteoporosi e per seguirne l’evoluzione nel tempo è la densitometria ossea o MOC (Mineralometria Ossea Computerizzata).
Le tecniche per misurarla a livello dei vari segmenti scheletrici sono diverse. Oggi quella considerata più accurata e sensibile e la DEXA o DXA (Dual Energy X-Ray Absorptiometry), che utilizza dosi minime di raggi X.
L’esame non è invasivo, non richiede alcuna preparazione e dura 5-10 minuti: per questo, il controllo della densità minerale ossea dovrebbe essere un esame di routine, che non dovrebbe interessare solo i soggetti a rischio (uomini e donne con 1 o più fattori), ma anche uomini e donne più giovani.
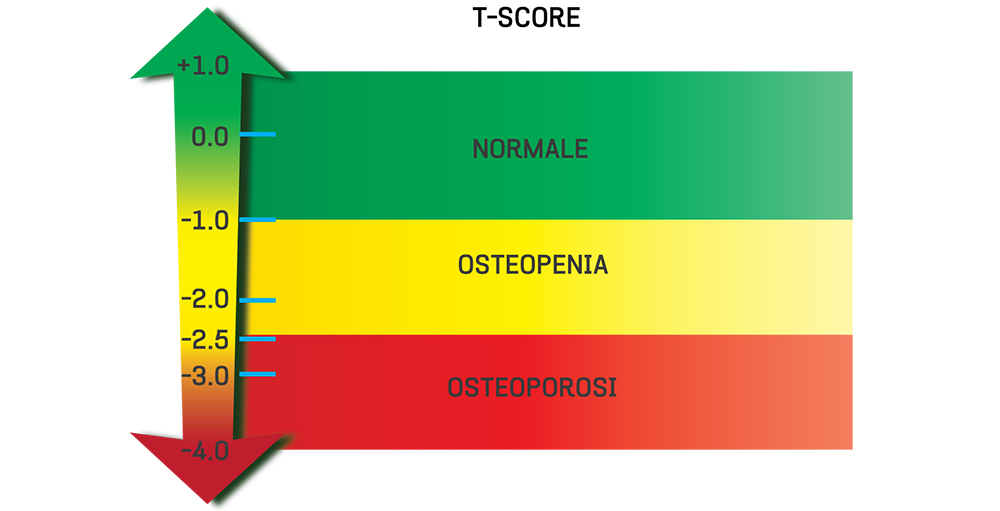
La misura che fornisce, detta T-Score, rappresenta la differenza di densità dell’osso esaminato rispetto al valore medio che si riscontra in soggetti sani dello stesso sesso.
La misura che fornisce, detta T-Score, rappresenta la differenza di densità dell’osso esaminato rispetto al valore medio che si riscontra in soggetti sani dello stesso sesso.
Quando il T-Score è più basso del valore ideale di riferimento in un intervallo compreso tra -1 e -2,5 si parla di osteopenia, cioè di una condizione di iniziale rarefazione del tessuto osseo.
Quando, invece, la differenza è superiore a -2,5 si parla di osteoporosi.
T-Score
La misurazione della densità minerale ossea è un metodo affidabile e sicuro per valutare il rischio di fratture nei successivi 5 anni: di solito si raccomanda di sottoporsi alla misurazione della densità minerale ossea all’età di 65 anni. In realtà esistono indicatori di rischio che possono consigliare l’esame prima dei 65 anni, non soltanto tra le donne che hanno già superato la menopausa ma anche tra gli uomini: superata la soglia dei 50 anni, infatti, ogni 10 anni di eta in più il rischio raddoppia o triplica quando si osservano riduzioni improvvise del peso (ad es. peso inferiore a 57 kg) e dell’altezza, cadute, una storia familiare di fratture, disturbi infiammatori che coinvolgono il sistema gastrointestinale, muscoloscheletrico e polmonare, prima mestruazione tardiva (dopo i 15 anni), assunzione di cortisonici o discontinuità della terapia estrogenica in post menopausa. Una volta riscontrata osteoporosi, il test va ripetuto ogni due anni, ogni cinque se il parametro risulta essere nella norma.
FRATTURE
Dopo la diagnosi di osteoporosi, le buone pratiche dello stile di vita vanno integrate con una idonea terapia farmacologica.
Gli obiettivi sono due: frenare il più possibile la perdita di massa ossea e ridurre il rischio di fratture.
I trattamenti disponibili rientrano in due categorie principali:
. farmaci che ostacolano il riassorbimento osseo attuato dagli osteoclasti;
. farmaci che stimolano la produzione di nuovo tessuto osseo da parte degli osteoblasti.
Al primo gruppo appartengono i farmaci cosiddetti antiassorbitivi:
. bifosfonati;
. SERM o modulatori selettivi dei recettori per gli estrogeni;
. terapia ormonale sostitutiva per la menopausa;
. calcitonina.
Al secondo gruppo di farmaci osteoformatori appartiene una forma sintetica del paratormone, l’ormone paratiroideo che favorisce l’assorbimento di calcio nei tubuli distali, ne inibisce il riassorbimento del fosfato e stimola l’idrossilazione della vitamina D e il ranelato di stronzio.
Il ranelato di stronzio, capostipite di una nuova classe di farmaci a doppia azione, stimolante la formazione ossea attraverso il recettore Ca-sensibile presente sugli osteoblasti e inibente il riassorbimento attraverso il sistema OPG/RANK/RANK-L. Il ranelato di stronzio ha dimostrato di ridurre il rischio di fratture vertebrali e dell’anca in pazienti con osteoporosi post-menopausale.
Si tratta inoltre del primo e ad oggi unico farmaco disponibile con evidenze di protezione dal rischio di frattura a lungo termine sia a livello vertebrale che a livello femorale.
Nel decidere la terapia, lo specialista valuterà le indicazioni e le controindicazioni, soprattutto per la terapia ormonale sostitutiva per la menopausa.
La ricerca farmacologica ha recentemente prodotto un nuovo medicinale, appartenente alla famiglia dei bifosfonati, denominato “acido zoledronico”. Questo farmaco ha un grande vantaggio, perché è sufficiente somministrarlo solo una volta all’anno, infondendolo per via endovenosa.
Oggi suscita attenzione anche una possibile alternativa naturale alla terapia ormonale sostitutiva, rappresentata dai fitoestrogeni.
Si tratta di molecole presenti in molte specie vegetali sia di uso alimentare sia di uso officinale, che mimano o modulano l’azione degli estrogeni.
A qualsiasi terapia farmacologica va associata la somministrazione di integratori di calcio e vitamina D, perchè con l’avanzare dell’età diminuisce sia l’assorbimento del calcio a livello intestinale sia la produzione endogena della vitamina D.
